 Geschätzt 10 Millionen Jugendliche/junge Erwachsene im Alter zwischen 15 und 24 sind weltweit HIV-positiv. Die medizinische Betreuung diese Altersgruppe ist in vielerlei Hinsicht herausfordernd.
Geschätzt 10 Millionen Jugendliche/junge Erwachsene im Alter zwischen 15 und 24 sind weltweit HIV-positiv. Die medizinische Betreuung diese Altersgruppe ist in vielerlei Hinsicht herausfordernd.
Selbst wenn die Betreuung jahrelang problemlos verlaufen ist, treten aufgrund der vielen Veränderungen der Lebensumstände meistens plötzlich Adherence Probleme auf. Dies hat fast immer Therapiewechsel zur Folge und Resistenzen sind nicht selten. Eine Studie vom vergangenen Jahr hat gezeigt, dass lediglich 9% (n=210) der durchschnittlich 15-jährigen in der french perinatal cohort (Dollfuss et al, 2010, CID) ihre ursprüngliche Therapie haben.
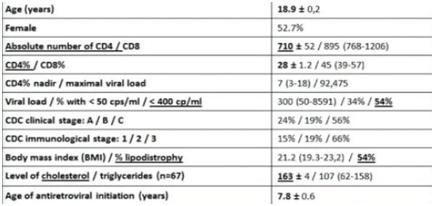
Eine spanische Gruppe präsentierte den Gesundheitszustand von 74 jungen Erwachsenen, die von der pädiatrischen in die Erwachsenenbetreuung wechselten.
Sie waren insgesamt bei guter Gesundheit (siehe Tabelle oben) bis auf die Tatsache, dass 54% eine Lipodystrophie hatten. 66% hatten eine ART, wobei 36/39 mit Genotypisierung mindestens eine Mutation aufwies (siehe Abstract).
Nicht alle der jungen Menschen wurden vertikal infiziert. Sogenannt behaviourally HIV-infected youth (BIY, Infektion horizontal oder über Nadeltausch) erfordern in vielen Ländern einen substanziellen Teil spezialisierter Betreuung. Dass auch die BIY oftmals eine Herausforderung in der Betreuung bedeuten erscheint verständlich.
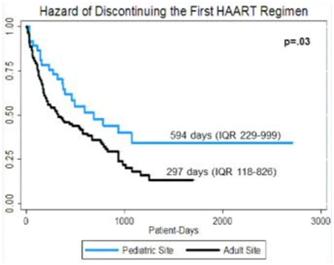 In einer amerikanischen Multizenterstudie wurde das Outcome von 287 BIY mit einer CD4-Zellzahl <350/mcl analysiert. Bei 69% wurde eine cART initiiert. Auch hier zeigten sich signifikante Unterschiede, je nachdem, ob die BIY in pädiatrischer oder „adult oriented“ Betreuung waren (siehe Kaplan-Meier). Zudem schien die Konsultationsfrequenz von mindestens 4x pro Jahr einen früheren cART-Start zu fördern (siehe Abstract).
In einer amerikanischen Multizenterstudie wurde das Outcome von 287 BIY mit einer CD4-Zellzahl <350/mcl analysiert. Bei 69% wurde eine cART initiiert. Auch hier zeigten sich signifikante Unterschiede, je nachdem, ob die BIY in pädiatrischer oder „adult oriented“ Betreuung waren (siehe Kaplan-Meier). Zudem schien die Konsultationsfrequenz von mindestens 4x pro Jahr einen früheren cART-Start zu fördern (siehe Abstract).
Eine weitere Studie zeigte ebenfalls ein schlechteres Outcome in der Betreuung von jungen Erwachsenen (17-24 Jahre, N=46) bzgl. Virussuppression, Therapieversagen und Loss to follow-up verglichen mit der Altergruppe 24-40 Jahre (N=40). Insgesamt lassen die Resultate vermuten, dass in der medizinischen Betreuung die Bedürfnisse dieser Altersgruppe nicht immer optimal abgedeckt sind. Ein Ansatz zur Verbesserung wären möglicherweise strukturierte Transitionsprogramme, wie bei anderen chronischen Erkrankungen (z.B. Diabetes mellitus, angeborene Herzerkrankungen etc.). Jedoch ergeben sich in dieser Zeit der Suche nach einer eigenen Identität aufgrund der durch die HIV-Infektion belasteten Sexualität verglichen mit anderen chronischen Erkrankungen zusätzliche Herausforderungen. Dazu gehört auch die Enthüllung (disclosure) der HIV-Infektion gegenüber Gleichaltrigen (peers) und ist verbunden mit der Angst vor möglicher Stigmatisierung. Diese Angst verfolgt diese Patientengruppe bewusst oder unbewusst teilweise seit der frühen Kindheit, wie eine afrikanische Studie aufzeigt (siehe Abstract) und kann in eine Depression führen. Weitere Forschung auf diesem Gebiet ist sicherlich notwendig in Anbetracht 10 Millionen Betroffener.
 Geschätzt 10 Millionen Jugendliche/junge Erwachsene im Alter zwischen 15 und 24 sind weltweit HIV-positiv. Die medizinische Betreuung diese Altersgruppe ist in vielerlei Hinsicht herausfordernd.
Geschätzt 10 Millionen Jugendliche/junge Erwachsene im Alter zwischen 15 und 24 sind weltweit HIV-positiv. Die medizinische Betreuung diese Altersgruppe ist in vielerlei Hinsicht herausfordernd.
 In einer amerikanischen Multizenterstudie wurde das Outcome von 287 BIY mit einer CD4-Zellzahl <350/mcl analysiert. Bei 69% wurde eine cART initiiert. Auch hier zeigten sich signifikante Unterschiede, je nachdem, ob die BIY in pädiatrischer oder „adult oriented“ Betreuung waren (siehe Kaplan-Meier). Zudem schien die Konsultationsfrequenz von mindestens 4x pro Jahr einen früheren cART-Start zu fördern (siehe Abstract).
In einer amerikanischen Multizenterstudie wurde das Outcome von 287 BIY mit einer CD4-Zellzahl <350/mcl analysiert. Bei 69% wurde eine cART initiiert. Auch hier zeigten sich signifikante Unterschiede, je nachdem, ob die BIY in pädiatrischer oder „adult oriented“ Betreuung waren (siehe Kaplan-Meier). Zudem schien die Konsultationsfrequenz von mindestens 4x pro Jahr einen früheren cART-Start zu fördern (siehe Abstract).