Steroide und Sepsis – Fortsetzung folgt
Trotz moderner Intensivmedizin liegt die Letalität des septischen Schocks bei 50-60%. Die pathophysiologischen Mechanismen sind nicht definitiv geklärt (s. unser Beitrag "Sepsis – lähmt die Kraftwerke"). Eine favorisierte Theorie besagt, dass eine Überaktivität des Immunsystems zum Zellschaden führt. Steroide wurden aufgrund ihrer antiinflammatorischen Wirkung mit unterschiedlichem Erfolg schon früh erprobt. Eine Metaanalyse, publiziert im BMJ vom 2.8.04, sollte Klarheit in die Datenlage bringen.
Gesichert ist bereits, dass eine hochdosierte Steroidtherapie (d.h. > 300 mg Hydrocortison) keinen Nutzen hat. Seit ca. 10 Jahren wird daher die sogenannte "physiologische" Steroidtherapie mit 4 x 50 mg Hydrocortison eingesetzt, ausgehend von dem Befund, dass bis zu 76% der Patienten mit septischem Schock eine relative Nebenniereninsuffizienz im ACTH-Test zeigen. Die relative Nebenniereninsuffizienz ist mit einer deutlich schlechteren Prognose assoziiert. In bisherigen Studien konnte allerdings keine Senkung der Mortalität durch Steroidsubstitution erreicht werden, allenfalls fand sich ein Effekt auf Surrogatmarker wie Vasopressorenbedarf etc.
In der hier vorgestellten Metaanalyse haben die Reviewer, die selbst im Jahre 2002 die bisher grösste Studie zu diesem Thema veröffentlichten (Annane et al., JAMA 2002), 16 placebokontrollierte, randomisierte bzw. pseudorandomisierte Studien mit insgesamt 2063 Patienten ein. Primärer Endpunkt war die Mortalität nach 28 Tagen, als sekundäre Endpunkte wurden die Mortalität auf Intensivstation, die Spital-Mortalität, Verbesserung der Hämodynamik sowie das Auftreten von Nebenwirkungen einer Steroidtherapie (Hyperglycämie, gastrointestinale Blutungen, Superinfektionen) untersucht.
Dabei zeigte sich, dass
- die Mortalität bei einer Therapiedauer > 5 Tagen geringer war als bei kürzerer Steroidtherapie (RR 0,80; 0,67-0,95; p=0,01).
- Nebenwirkungen selten waren (Hypernatriämie in 1 / 16 Studien)
Nicht zufriedenstellend geklärt werden konnte die Frage, ob die Steroidtherapie nur bei Patienten mit relativer Nebenniereninsuffizienz sinnvoll ist, da sich nur in 2 Studien überhaupt Angaben dazu fanden. In einer dieser Studien war die Patientenzahl zu gering. Die zweite Untersuchung, deren Gewicht für die Metaanalyse mit 70% angegeben wird und die eben von den selben Autoren stammt (Annane et al.), war der Effekt der Steroidtherapie beschränkt auf Patienten mit fehlendem Ansprechen auf ACTH.
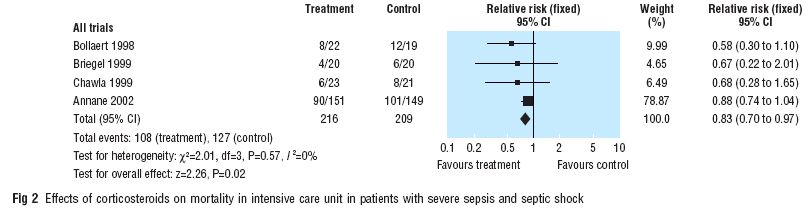
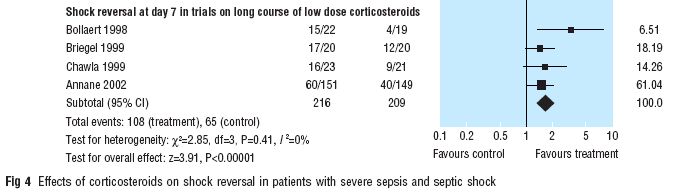
Die Autoren selbst folgern, dass definitive Empfehlungen auf der Basis dieser Daten noch nicht möglich sind. Vorläufig würden sie bei allen Patienten mit septischem Schock sofort einen ACTH-Test durchführen und nach dem Test unverzüglich die Steroidsubstitution mit 200-300 mg Hydrocortison beginnen. Bei absoluter oder relativer Nebenniereninsuffizienz sollte die Therapie 5-11 Tage fortgesetzt werden.
Unsererseits möchten wir bemerken, dass sich die Autoren durch zahlreiche Arbeiten auf diesem Gebiet hervorgetan haben und sich ihre Empfehlungen mit den Ergebnissen ihrer eigenen Studie decken. Ein kritischer Punkt dieser Metaanalyse ist sicher, dass die Diagnose der relativen Nebenniereninsuffizienz in der Sepsis wegen fraglicher Sensitivität des ACTH-Tests umstritten ist. Zudem gibt es keine ausreichenden Daten über den optimalen Beginn einer Steroidtherapie: soll man analog zur Meningitis vor der ersten Antibiotikagabe beginnen oder aus Angst vor Immunsuppression lieber 2 Tage warten?
Bis diese Fragen geklärt sind, schliessen wir uns jedoch den Empfehlungen von Annane et al. an.